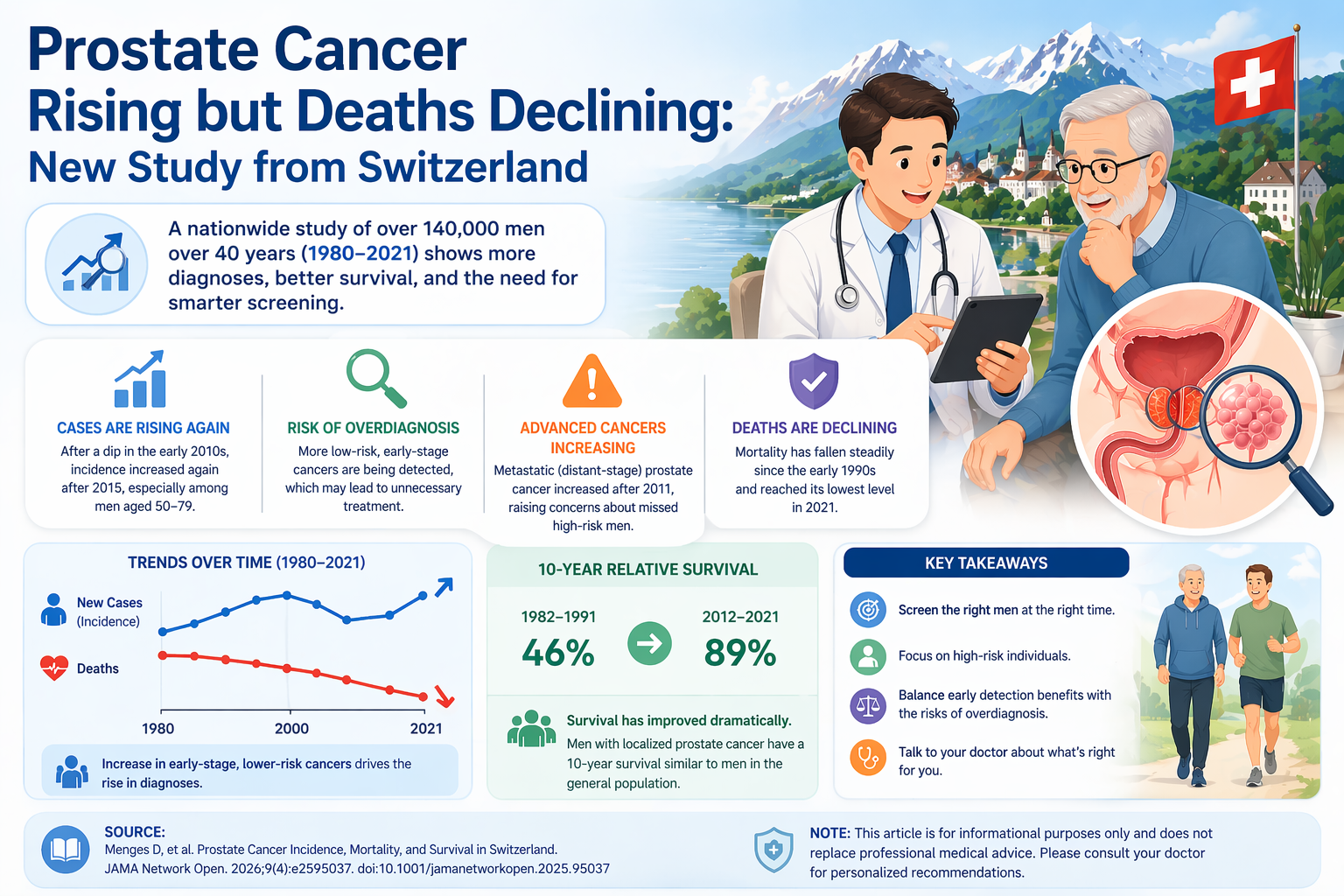
งานวิจัยขนาดใหญ่จากสวิตเซอร์แลนด์ที่เพิ่งเผยแพร่ในปี 2026 ได้เปิดเผยภาพรวมสำคัญของโรค มะเร็งต่อมลูกหมาก (Prostate Cancer) ตลอดช่วงเวลากว่า 40 ปี โดยพบว่า แม้จำนวนผู้ป่วยจะเพิ่มขึ้นในช่วงหลัง แต่ในขณะเดียวกัน “อัตราการเสียชีวิตกลับลดลงอย่างต่อเนื่อง” และโอกาสรอดชีวิตของผู้ป่วยก็ดีขึ้นอย่างชัดเจน
📊 ศึกษาผู้ป่วยกว่า 140,000 ราย ครอบคลุม 40 ปี
การศึกษานี้วิเคราะห์ข้อมูลผู้ป่วยมะเร็งต่อมลูกหมากจำนวน 142,665 ราย ในสวิตเซอร์แลนด์ ระหว่างปี 1980–2021 โดยใช้ฐานข้อมูลระดับประเทศ ทำให้ถือเป็นหนึ่งในงานวิจัยที่ครอบคลุมและน่าเชื่อถือมากที่สุดในด้านนี้
นักวิจัยมุ่งดูแนวโน้มหลัก 3 เรื่อง ได้แก่
- จำนวนผู้ป่วยใหม่ (อัตราการเกิดโรค)
- อัตราการเสียชีวิต
- โอกาสรอดชีวิตของผู้ป่วย
📈 แนวโน้มใหม่: พบผู้ป่วยเพิ่มขึ้นอีกครั้งหลังปี 2015
ข้อมูลชี้ว่า
- จำนวนผู้ป่วยเพิ่มขึ้นต่อเนื่องจนถึงปี 2004
- ลดลงช่วงปี 2011–2014
- แต่ กลับเพิ่มขึ้นอีกครั้งอย่างชัดเจนตั้งแต่ปี 2015 เป็นต้นมา
การเพิ่มขึ้นนี้พบมากใน
👉 ผู้ชายอายุ 50–79 ปี
👉 ผู้ป่วยระยะเริ่มต้น (ยังไม่ลุกลาม)
นักวิจัยอธิบายว่า ปัจจัยสำคัญอาจมาจาก
- การตรวจคัดกรอง เช่น PSA test
- เทคโนโลยีใหม่ เช่น MRI
ที่ช่วยให้ตรวจพบโรคได้เร็วขึ้น
⚠️ ประเด็นสำคัญ: “ตรวจเจอมากขึ้น” อาจไม่ใช่เรื่องดีเสมอไป
แม้การตรวจพบโรคเร็วจะดูเป็นเรื่องดี แต่ผลวิจัยกลับตั้งข้อสังเกตว่า
👉 อาจเกิด “การวินิจฉัยเกิน (Overdiagnosis)”
หมายถึง
- ตรวจพบมะเร็งที่มีความเสี่ยงต่ำ
- บางกรณีอาจไม่ส่งผลต่อชีวิตผู้ป่วย
สิ่งนี้อาจนำไปสู่
👉 การรักษาที่ไม่จำเป็น
👉 ความเครียดและภาระค่าใช้จ่ายโดยไม่จำเป็น
📉 แต่ในอีกด้าน: มะเร็งระยะลุกลามก็เพิ่มขึ้น
สิ่งที่น่ากังวลคือ
👉 หลังปี 2011 พบว่า “มะเร็งระยะลุกลาม” เพิ่มขึ้น
ซึ่งอาจเกี่ยวข้องกับ
- การลดการตรวจคัดกรองในบางช่วงเวลา
- หรือระบบตรวจยังไม่สามารถเข้าถึง “กลุ่มเสี่ยงสูง” ได้ดีพอ
นักวิจัยจึงชี้ว่า
👉 ระบบคัดกรองปัจจุบันอาจยังไม่สมดุล
“บางคนตรวจเกินความจำเป็น ขณะที่บางคนกลับไม่ได้รับการตรวจ”
💀 ข่าวดี: อัตราการเสียชีวิตลดลงต่อเนื่อง
แม้จำนวนผู้ป่วยจะเพิ่มขึ้น แต่
👉 อัตราการเสียชีวิตจากมะเร็งต่อมลูกหมาก “ลดลงต่อเนื่อง” ตั้งแต่ช่วงทศวรรษ 1990 จนถึงปี 2021
นี่สะท้อนถึง
- ความก้าวหน้าของการรักษา
- การดูแลผู้ป่วยที่ดีขึ้น
💪 โอกาสรอดชีวิตดีขึ้นอย่างชัดเจน
อีกหนึ่งผลลัพธ์ที่สำคัญคือ
👉 อัตราการรอดชีวิต 10 ปี เพิ่มขึ้นจากประมาณ
- 46% ในอดีต
👉 เป็นเกือบ - 89% ในปัจจุบัน
โดยเฉพาะผู้ป่วยระยะเริ่มต้น
👉 มีโอกาสรอดชีวิตใกล้เคียงกับคนทั่วไป
🧠 ผู้เชี่ยวชาญชี้: ต้อง “ปรับระบบตรวจ” ให้แม่นยำมากขึ้น
จากผลการศึกษา นักวิจัยสรุปว่า
👉 ระบบตรวจคัดกรองมะเร็งต่อมลูกหมากยังต้องพัฒนา
โดยควร
- เน้นตรวจใน “กลุ่มเสี่ยงจริง”
- ลดการตรวจที่ไม่จำเป็น
- ใช้แนวทางตามหลักฐานทางการแพทย์ (evidence-based)
📌 สรุปภาพรวม
- 📈 ผู้ป่วยเพิ่มขึ้น โดยเฉพาะระยะเริ่มต้น
- ⚠️ มีความเสี่ยง “วินิจฉัยเกิน”
- 📉 อัตราการเสียชีวิตลดลง
- 💪 โอกาสรอดชีวิตเพิ่มขึ้นมาก
- 🔍 ระบบคัดกรองยังต้องปรับปรุง
งานวิจัยนี้สะท้อนว่า
👉 “การตรวจเร็ว” ต้องมาพร้อม “การตรวจให้ถูกคน”
📚 แหล่งที่มา
- Menges D, et al. Prostate Cancer Incidence, Mortality, and Survival in Switzerland. JAMA Network Open, 2026
- ข้อมูลจากส่วนวิเคราะห์และสรุปผลของงานวิจัย
📜 หมายเหตุลิขสิทธิ์
บทความนี้เรียบเรียงจากงานวิจัยที่เผยแพร่แบบเปิด (Open Access) ภายใต้เงื่อนไข
Creative Commons Attribution License (CC-BY)
© 2026 Menges D et al. JAMA Network Open
Disclaimer (ข้อจำกัดความรับผิดชอบ)
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลข่าวสารด้านสุขภาพและสรุปผลจากงานวิจัยทางการแพทย์เท่านั้น ไม่ได้มีเจตนาเพื่อใช้แทนคำแนะนำ การวินิจฉัย หรือการรักษาทางการแพทย์จากแพทย์หรือผู้เชี่ยวชาญโดยตรง
ข้อมูลที่นำเสนออ้างอิงจากงานวิจัย ณ ช่วงเวลาที่เผยแพร่ ซึ่งอาจมีการเปลี่ยนแปลงได้ในอนาคตตามหลักฐานทางวิทยาศาสตร์ใหม่ ๆ ผู้อ่านควรใช้วิจารณญาณในการรับข้อมูล และหากมีข้อสงสัยหรือปัญหาสุขภาพ ควรปรึกษาแพทย์หรือบุคลากรทางการแพทย์ที่มีใบอนุญาตก่อนตัดสินใจใด ๆ
ผู้เขียนและเว็บไซต์ Coohfey.com ไม่รับผิดชอบต่อความเสียหายใด ๆ ที่อาจเกิดขึ้นจากการนำข้อมูลในบทความนี้ไปใช้โดยตรงโดยไม่ได้รับคำแนะนำจากผู้เชี่ยวชาญ.









